そんな経験はありませんか?
実は、レントゲンやMRIで異常が見つからなくても膝が痛む理由には、医学的な根拠があります。
この記事では、画像検査では分からない膝痛のメカニズムと、痛みを軽減するための考え方を分かりやすく解説します。
なぜレントゲンで異常がないのに膝が痛むのか
整形外科を受診して、「骨には問題ありません」「軟骨も年齢相応です」と言われたのに、痛みが続いている。
こうした状況に戸惑う方は非常に多くいらっしゃいます。
この矛盾の背景には、画像検査が捉えられる情報の限界があります。
レントゲンやMRIは、骨の形状、軟骨の厚み、靭帯の損傷といった「構造的な異常」を見つけることに優れています。
しかし、以下のような痛みの原因は画像には映りません。
- 筋肉の過緊張や柔軟性の低下
- 関節の動きの癖やバランスの崩れ
- 体重のかかり方の偏り
- 周辺関節(股関節・足首)の機能不全による代償動作
つまり、画像上の異常がなくても、関節の「使われ方」に問題がある場合、痛みは確実に生じます。
これは医学的にも認められている事実です。
画像検査は「構造」を見るもの。「機能」や「動きの質」までは評価できません。
痛みの原因が機能的な問題にある場合、レントゲンでは異常が見つからないのは当然なのです。
膝痛の本当の原因は「関節の役割分担の崩れ」
膝関節の本来の役割
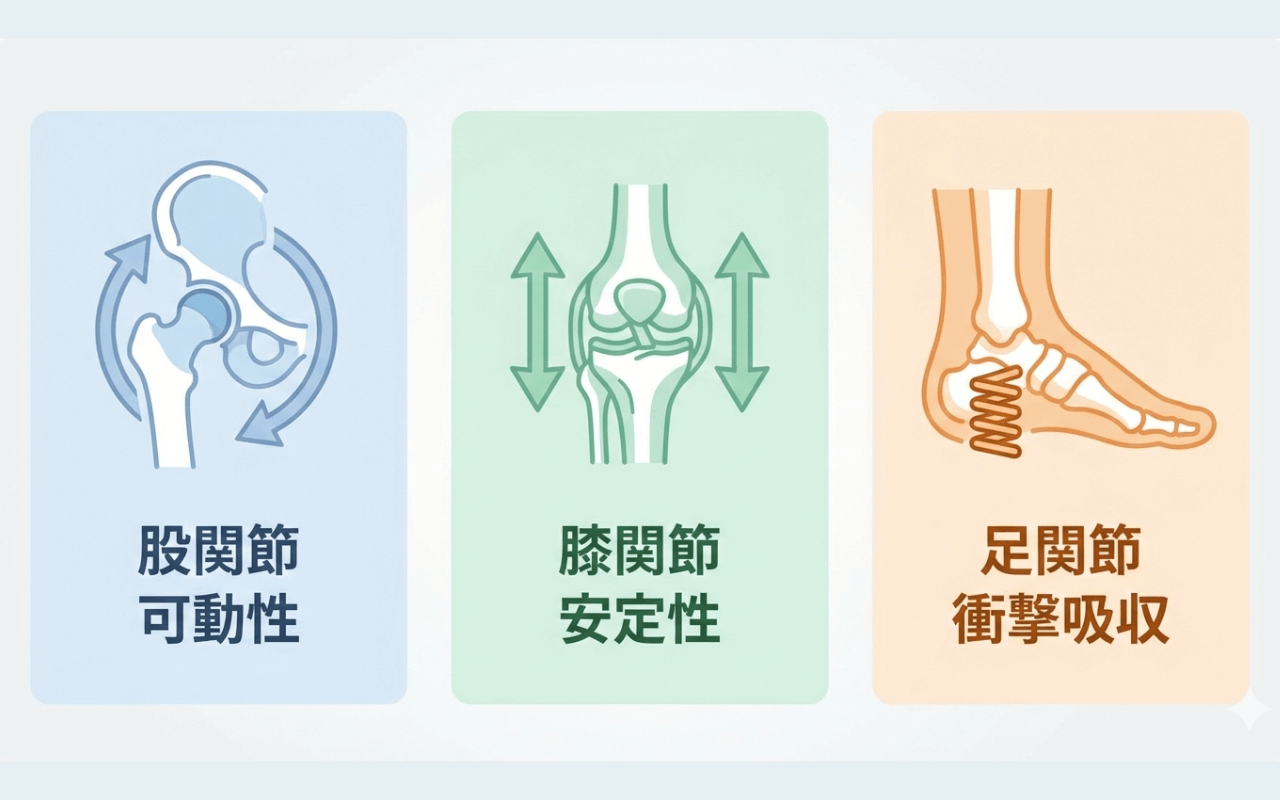
人間の下肢には、股関節、膝関節、足関節という3つの主要な関節があります。
それぞれには異なる役割があります。
- 股関節:前後・左右・回旋と多方向に自由に動く「可動性」の関節
- 膝関節:主に屈曲と伸展の動きで「安定性」を担う関節
- 足関節:着地時の衝撃を吸収し、地面の状況に適応する「可動性」の関節
この役割分担が正常に機能していれば、膝関節には過度な負担がかかりません。
膝は本来、体重を支え、歩行時の衝撃を受け止める「安定化」に特化した関節だからです。
役割分担が崩れると何が起こるか
しかし、次のような状態になると、膝関節に本来の役割を超えた負担が集中します。
- 股関節の可動域が低下し、本来股関節が担うべき動きを膝が代償する
- 足関節が硬くなり、着地時の衝撃吸収ができず、膝に直接衝撃が伝わる
- 左右どちらかの脚に体重が偏り、片側の膝だけに過剰な負荷がかかる
このように、膝の痛みは「膝そのものの問題」ではなく、周辺関節の機能不全による「しわ寄せ」であるケースが臨床上、非常に多く見られます。
変形性膝関節症でも痛くない人がいる理由
画像所見と症状は必ずしも一致しない
レントゲン検査で「変形性膝関節症」と診断されても、実際には痛みがない、あるいはほとんど日常生活に支障がない方は少なくありません。
これは医学研究でも確認されている事実です。
ある研究では、50歳以上の無症状の人をMRI検査したところ、約40%に軟骨の変性が見られたという報告があります。
つまり、軟骨がすり減っていても痛みを感じない人は珍しくないのです。
痛みを決めるのは「構造」ではなく「使い方」
では何が痛みの有無を分けるのでしょうか。それは以下の要因です。
- 関節にかかる力の分散具合
- 周辺の筋肉による関節の保護機能
- 日常動作での関節の使い方の質
- 炎症の有無(滑膜炎など)
同じように軟骨がすり減っていても、股関節や足首を適切に使えている人は膝への負担が分散され、痛みが出にくいのです。
逆に、画像上ほとんど変化がなくても、使い方が悪ければ強い痛みを感じることがあります。
「変形=痛み」ではありません。
変形があっても適切な身体の使い方ができていれば、痛みは最小限に抑えられる可能性があります。
膝が痛い人に共通する3つの身体的特徴
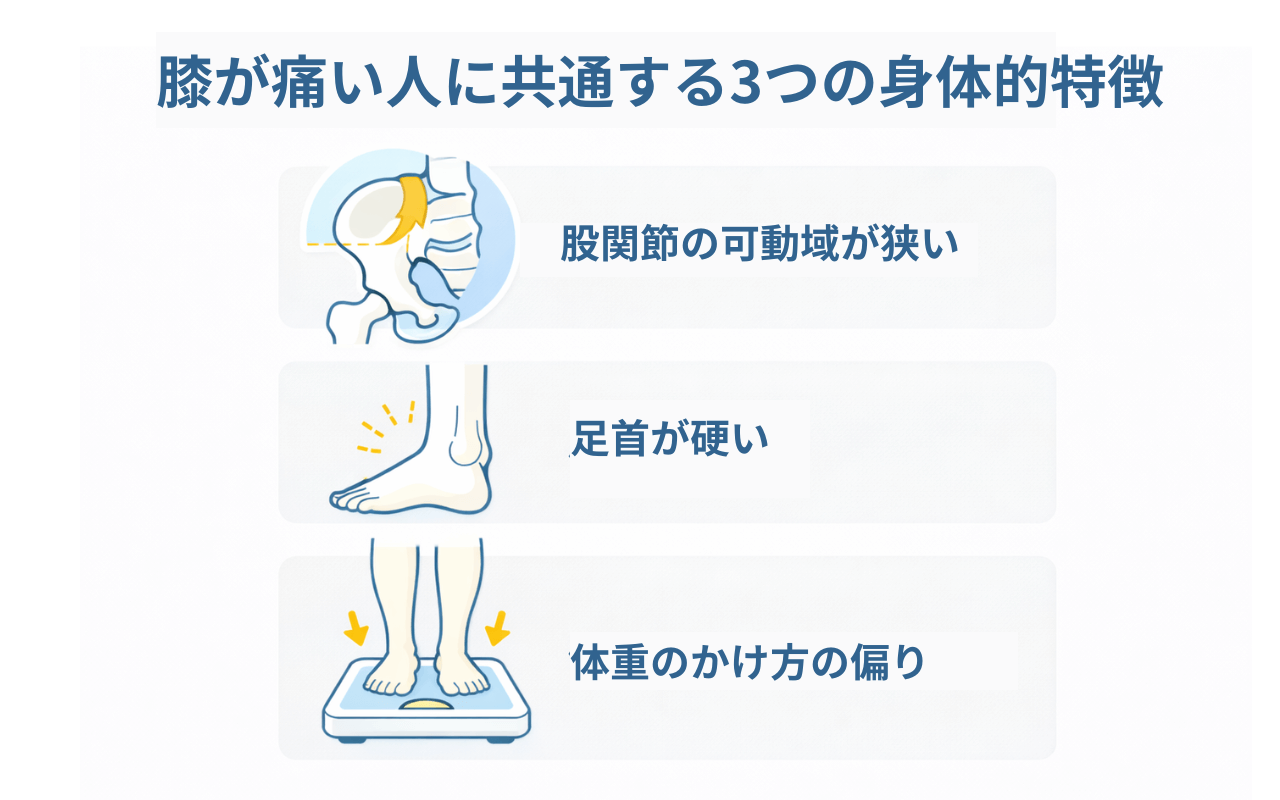
臨床現場で膝痛を訴える方を評価すると、多くの場合、以下の3つの特徴のいずれか、または複数が見られます。
特徴1:股関節の可動性・筋力の低下

歩行、階段昇降、しゃがむ動作など、本来は股関節が主導する動作において、股関節がうまく使えていないケースです。
- 股関節の伸展(後ろに伸ばす動き)が硬い
- 股関節周囲の筋力(特に中殿筋)が弱い
- しゃがむときに膝が前に出すぎる(股関節が十分に曲がらない)
この状態では、股関節が担うべき動きを膝が代わりに引き受けることになり、膝関節に過度なストレスがかかります。
膝が前に出るしゃがみ方は、反り腰とも深い関係があります。
特徴2:足関節の柔軟性不足
足関節、特に足首の背屈(つま先を上に持ち上げる動き)の可動域が不足していると、歩行時や階段降段時の衝撃を吸収できません。
- しゃがむ動作で踵が浮いてしまう
- 足首が硬く、前方へのスムーズな体重移動ができない
- ふくらはぎの筋肉が常に張っている
足関節で吸収されるべき衝撃が、そのまま膝関節に伝わり、繰り返しのストレスとなって蓄積されます。
長時間座る仕事の方でお尻や脚の痛みも感じる場合は、梨状筋症候群の可能性もあります。
特徴3:体重のかけ方の偏り
多くの人は無意識のうちに、左右どちらかの脚に体重をかける癖を持っています。
- 立っているときに片脚に体重をかける習慣がある
- 片脚立ちが極端に得意・不得意がある
- 歩行時に左右の歩幅が異なる
こうした偏りが長期間続くと、負荷の大きい側の膝だけが痛むというケースがよく見られます。
体重のかけ方の偏りは、骨盤の歪みタイプと密接に関係しています。
鏡の前でしゃがんでみてください。
膝が内側に入る、踵が浮く、片側だけバランスが悪いなどの癖はありませんか?
こうした動きの質が、膝痛のヒントになります。
また、片側だけの痛みがある方は股関節痛のセルフケアも参考にしてください。
膝だけを治療しても改善しない理由
対症療法と根本的アプローチの違い
湿布、痛み止め、電気治療、膝へのマッサージ。
これらは一時的に痛みを和らげる効果はあります。
しかし、痛みの「原因」が股関節や足関節、体の使い方にある場合、膝だけの治療では根本的な解決にはなりません。
例えるなら、水漏れしている配管の下にバケツを置いているようなものです。
バケツ(膝への治療)は一時的に水を受け止めますが、配管(股関節・足関節の機能)を修理しない限り、水漏れは止まりません。
なぜ痛みが戻ってしまうのか
膝のマッサージやストレッチで一時的に楽になっても、すぐに痛みが戻る理由は明確です。
- 股関節の可動性が改善していない→膝への代償動作が続く
- 足関節の硬さが残っている→衝撃吸収機能が回復していない
- 体重のかけ方の癖が変わっていない→負担の偏りが継続する
つまり、膝に負担が集中する「構造」そのものが変わっていないため、同じストレスが繰り返しかかり続けるのです。
セルフケアで大切な3つの視点
ここまでの内容を踏まえて、自宅でできるセルフケアの基本的な考え方をお伝えします。
具体的なエクササイズの前に、まずこの3つの視点を理解してください。
視点1:動作の主役は股関節であることを意識する
立ち上がる、しゃがむ、階段を上るといった動作では、股関節を主導的に使う意識を持ちましょう。
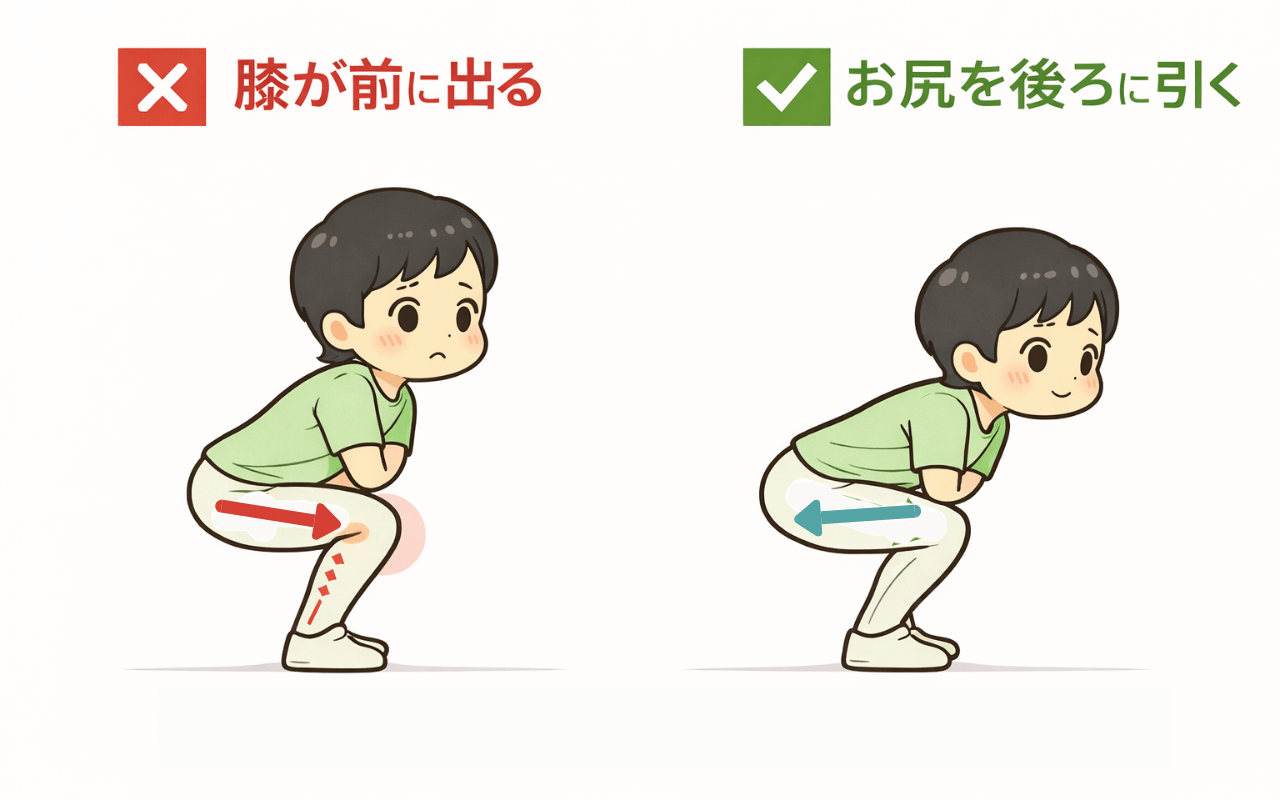
- しゃがむときは「膝を曲げる」のではなく「お尻を後ろに引く」
- 階段を上るときは「膝で押す」のではなく「股関節で持ち上げる」
この意識だけで、膝への負担は大きく軽減されます。
視点2:足首の柔軟性を取り戻す

足関節が硬いと、膝への衝撃が増大します。
日常的に足首のストレッチを行い、足首の背屈可動域を確保することが重要です。
- 壁に手をついて、アキレス腱を伸ばす
- 足首を回す運動を習慣化する
足首だけでなく、下半身全体の柔軟性向上には骨盤ダイエットストレッチがおすすめです。
視点3:体重は両足の真ん中で感じる
立っているとき、歩いているとき、左右均等に体重をかける意識を持ちましょう。
- 鏡の前で立ち、左右の肩の高さが同じか確認する
- 片脚立ちのバランス練習で、弱い側を強化する
日常の歩き方を見直すことも重要です。
骨盤から歩くウォーキング法で、膝に負担をかけない歩行を身につけましょう。
また、股関節と足関節の可動性を高めるには、朝のストレッチ習慣が効果的です。
膝を直接どうにかすることではなく、「膝に集中している負担を、本来の担当者(股関節・足関節)に返してあげること」です。
これが最も重要な考え方です。
すぐに医療機関を受診すべきケース
すべての膝痛が「機能的な問題」で説明できるわけではありません。
以下のような症状がある場合は、速やかに整形外科を受診してください。
セルフケアと併用して、膝サポーターで関節を保護するのも効果的です。
日常生活での階段昇降や立ち上がりの際に、膝への負担を軽減できます。
ザムスト EK-3 膝サポーター(左右兼用)
医療現場でも信頼されるザムストの日常生活向けサポーター。快適性とサポート力のバランスが良く、シューズを履いたまま簡単に装着できます。左右のグラつきを抑制する樹脂ステー配置で、階段昇降や立ち上がり時の膝をサポート。
✓ フルオープンタイプで脱着簡単
✓ 日常生活に最適なミドルサポート
✓ 通気性が良く長時間装着OK
※装着時は締めすぎに注意し、違和感があれば使用を中止してください
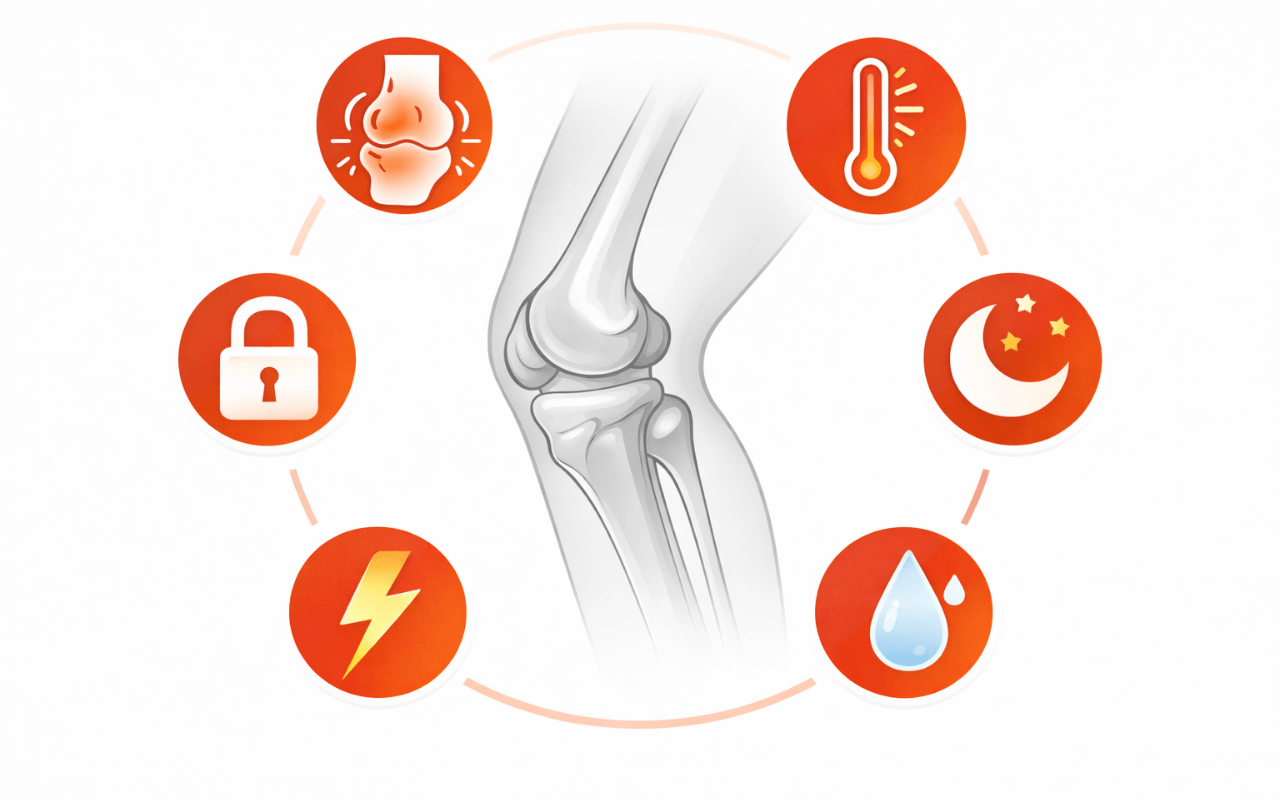
- 安静にしていても強い痛みがある
- 夜間、痛みで目が覚める
- 膝が大きく腫れている、または熱を持っている
- 膝に水が溜まって動きが制限されている
- 急に膝が曲がらない、または伸びなくなった(ロッキング)
- 外傷(転倒、衝突など)の後に痛みが出た
- 体重をかけられないほどの激痛
これらは、靭帯損傷、半月板損傷、関節内の炎症、感染症などの可能性があります。
画像検査や専門的な診察が必要です。
この記事は医療を否定するものではなく、「異常なしと言われたのに痛い」というケースに対する、補完的な視点を提供するものです。
膝痛と同時に腰痛や坐骨神経痛がある方は、反り腰と坐骨神経痛の関係もチェックしてみてください。
まとめ
レントゲンで異常がないのに膝が痛む理由は、画像には映らない「関節の使われ方」や「機能的な問題」にあることが多くあります。
膝は本来、安定性を担う関節であり、股関節や足関節が正常に機能していれば過度な負担はかかりません。
しかし、周辺関節の可動性低下や体重のかけ方の偏りにより、膝に「しわ寄せ」が集中すると、構造的な異常がなくても痛みが生じます。
重要なのは、膝だけを見るのではなく、体全体の役割分担を見直すこと。
膝は決して悪者ではなく、むしろ無理な負担を黙って受け止め続けてきた「被害者」です。
セルフケアでは、股関節の可動性向上、足関節の柔軟性確保、体重の均等配分という3つの視点を意識してください。
ただし、強い痛みや腫れ、夜間痛などがある場合は、必ず医療機関を受診しましょう。
猫背や反り腰など、姿勢のタイプによって適切なケア方法は異なるため、タイプ別の姿勢チェックで自分に合った方法を見つけてください。
この記事が、「異常なしと言われたのに痛い」という違和感を抱えている方の、問題解決の一助となれば幸いです。
膝はもう十分頑張っています。
今度は、周りの関節に本来の仕事を取り戻させてあげる番です。
- レントゲンで異常がなくても痛みが出る理由は、機能的な問題にある
- 膝痛の原因は膝そのものではなく、股関節・足関節の機能不全が多い
- 変形があっても痛くない人がいるのは、関節の使い方が適切だから
- セルフケアでは膝ではなく、周辺関節に目を向ける
- 強い痛みや腫れがある場合は必ず医療機関を受診する
この記事で膝痛の「原因」は理解できましたか?
次は具体的な「セルフケア方法」を実践しましょう。
股関節と足関節の可動性を高める具体的なストレッチ・エクササイズは、以下の記事で詳しく解説しています。



コメント